Рак мочевого пузыря (РМП) – онкологическое заболевание, развивающееся из клеток слизистой оболочки полого мышечного органа мочевыделительной системы.
Является седьмым по частоте диагностики злокачественных образований у мужчин и в мировом масштабе коэффициент заболеваемости (на 100 000 человек/год) составляет 9,5 у мужчин и 2,4 у женщин.
Активное и пассивное курение является основным фактором риска ЗНО (злокачественных новообразований) мочевого пузыря и составляет около 50% случаев. Профессиональное воздействие ароматических аминов, полициклических ароматических углеводородов и хлорированных углеводородов является вторым по важности фактором риска для РМП и составляет около 10% всех случаев. Такой вид профессионального воздействия в основном происходит на промышленных предприятиях, занимающихся обработкой красок, красителей, металла и нефтепродуктов.
Семейная история РМП на сегодняшний день имеет малое влияние. На сегодняшний день не было установлено никаких клинически значимых генетических изменений, связанных с РМП. Генетическая предрасположенность может привести к более высокой восприимчивости к другим факторам риска, и тем самым объяснить семейное скопление РМП у родственников первого и второго порядка. В настоящее время недостаточно доказательств для поддержки генетического скрининга РМП.
Похоже, что пищевые привычки имеют ограниченное влияние на риск развития РМП. Средиземноморская диета, характеризующаяся высоким потреблением овощей и ненасыщенных жиров (оливковое масло) с умеренным потреблением белка, была связана с некоторым снижением риска РМП. Было показано, что западная диета (богатая насыщенными жирами) и органическое мясо увеличивают риск РМП согласно проведенному мета-анализу. Потребление фруктов может снизить риск РМП.
Врачи отделений
Стоимость услуг
| Прием (осмотр, консультация) врача-уролога первичный B01.053.001 | B01.053.001 8 200 ₽ |
| Прием (осмотр, консультация) врача-уролога повторный B01.053.002 | B01.053.002 6 700 ₽ |
| Прием (осмотр, консультация) врача-уролога, кандидата медицинских наук, первичный B01.053.001.001 | B01.053.001.001 10 400 ₽ |
| Прием (осмотр, консультация) врача-уролога, кандидата медицинских наук, повторный B01.053.002.001 | B01.053.002.001 8 600 ₽ |
| Прием (осмотр, консультация) врача-уролога, доктора медицинских наук, первичный B01.053.001.002 | B01.053.001.002 13 300 ₽ |
| Прием (осмотр, консультация) врача-уролога, доктора медицинских наук, повторный B01.053.002.002 | B01.053.002.002 12 100 ₽ |
| Удаленная консультация врача-уролога B01.053.001.021 | B01.053.001.021 7 900 ₽ |
| Удаленная консультация врача-уролога, кандидата медицинских наук B01.053.001.023 | B01.053.001.023 10 400 ₽ |
| Удаленная консультация врача-уролога, доктора медицинских наук B01.053.001.025 | B01.053.001.025 13 300 ₽ |
| Удаленная консультация израильского врача-уролога, заведующего отделением B01.053.001.100 | B01.053.001.100 150 000 ₽ |
| Удаленная консультация израильского врача-уролога B01.053.001.103 | B01.053.001.103 75 000 ₽ |
| Удаленная консультация израильского врача-уролога, ведущего специалиста B01.053.001.101 | B01.053.001.101 100 000 ₽ |
| Удаленная консультация израильского врача-уролога, профессора B01.053.001.102 | B01.053.001.102 200 000 ₽ |
| Получение соскоба из уретры A11.28.006.001 | A11.28.006.001 1 500 ₽ |
| Измерение скорости потока мочи (урофлоуметрия) A12.28.006 | A12.28.006 4 400 ₽ |
| Массаж простаты A21.21.001 | A21.21.001 3 600 ₽ |
| Сбор секрета простаты A11.21.004 | A11.21.004 2 500 ₽ |
| Катетеризация мочевого пузыря у женщин A11.28.007.001 | A11.28.007.001 6 300 ₽ |
| Катетеризация мочевого пузыря у мужчин A11.28.007.002 | A11.28.007.002 8 000 ₽ |
| Биопсия (мультифокальная) предстательной железы трансректальная пункционная (1 категория сложности) A11.21.005.003.001 | A11.21.005.003.001 19 000 ₽ |
| Биопсия (мультифокальная) предстательной железы трансректальная пункционная (2 категория сложности) A11.21.005.003.002 | A11.21.005.003.002 25 200 ₽ |
| Биопсия (мультифокальная) предстательной железы трансректальная пункционная (3 категория сложности) A11.21.005.003.003 | A11.21.005.003.003 31 500 ₽ |
| Цистоскопия A03.28.001 | A03.28.001 23 700 ₽ |
| Цистоскопия с проведением биопсии (1 категория сложности) A03.28.001.050 | A03.28.001.050 14 200 ₽ |
| Цистоскопия с проведением биопсии (2 категория сложности) A03.28.001.051 | A03.28.001.051 23 700 ₽ |
| Коагуляция (высокочастотной радиоволной) кондиломы кожи или слизистой наружных половых органов диаметром до 0,5 см (один очаг) A16.01.017.054 | A16.01.017.054 4 100 ₽ |
| Фиброцистоскопия A03.28.001.052 | A03.28.001.052 31 500 ₽ |
| Стентирование мочеточника (при отсутствии анатомических изменений), 1 категории сложности A11.28.012.001.001 | A11.28.012.001.001 235 400 ₽ |
| Удаление мочеточникового стента A11.28.015.001.001 | A11.28.015.001.001 47 300 ₽ |
| Катетеризация уретры, мочевого пузыря A16.28.023.001 | A16.28.023.001 4 100 ₽ |
| Стентирование мочеточника под ультразвуковым или рентгенологическим контролем (при девиации мочеточника), 2 категория сложности A11.28.012.001.002 | A11.28.012.001.002 287 000 ₽ |
| Стентирование мочеточника под ультразвуковым или рентгенологическим контролем (при сдавлении мочеточника опухолью или стриктурой), 3 категория сложности A11.28.012.001.003 | A11.28.012.001.003 353 500 ₽ |
| Стентирование мочеточника под ультразвуковым или рентгенологическим контролем (с дополнительным бужированием, баллонной дилатацией или антеградным способом), 4 категория сложности A11.28.012.001.004 | A11.28.012.001.004 441 000 ₽ |
| Бужирование уретры A16.28.040 | A16.28.040 8 500 ₽ |
| Инстилляция в мочевой пузырь вакцины БЦЖ A11.28.008.003 | A11.28.008.003 11 200 ₽ |
| Установка меток в простату под контролем ультразвукового исследования A16.30.105 | A16.30.105 126 500 ₽ |
| Пункционная цистостомия под контролем ультразвукового исследования A16.28.072.050 | A16.28.072.050 100 000 ₽ |
| Пункция гидроцеле под контролем ультразвукового исследования A11.21.014.002 | A11.21.014.002 24 200 ₽ |
| Интракавернозная инъекция вазоактивного препарата (без стоимости лекарственного препарата) A11.21.015.002 | A11.21.015.002 4 300 ₽ |
| Инстилляция мочевого пузыря, уретры (без учета стоимости лекарственного препарата) A11.28.008.001 | A11.28.008.001 7 300 ₽ |
| Биопсия яичка одностороння методом Md-TESE A11.21.012.052 | A11.21.012.052 192 500 ₽ |
| Внутридетрузорное введение ботулинического токсина A03.28.001.054 | A03.28.001.054 55 500 ₽ |
| Парауретральное введение лекарственных препаратов A11.28.013 | A11.28.013 55 500 ₽ |
| Трансректальная биопсия простаты под общей анестезией A11.21.005.050 | A11.21.005.050 83 600 ₽ |
| Фьюжн биопсия предстательной железы A11.21.005.050.001 | A11.21.005.050.001 211 200 ₽ |
| Промежностная биопсия предстательной железы A11.21.005.053 | A11.21.005.053 210 000 ₽ |
| Биопсия яичка A11.21.012 | A11.21.012 367 500 ₽ |
| Уретероскопия с дополнительной манипуляцией (биопсия, коагуляция, баллонная дилатация) A03.28.003.002 | A03.28.003.002 266 000 ₽ |
| Замена нефростомического дренажа A16.28.052.001 | A16.28.052.001 115 000 ₽ |
| Удаление множественных кондилом кожи или слизистой наружных половых органов в условиях операционной A16.01.017.055 | A16.01.017.055 23 100 ₽ |
| Пункция и дренирование кисты почки (до 4 см) под ультразвуковым или рентгенологическим контролем со склерозирующей терапией, 1 категория сложности A16.28.089.001 | A16.28.089.001 206 500 ₽ |
| Пункция и дренирование кисты почки (более 4 см или при множественных поражениях) под ультразвуковым или рентгенологическим контролем со склерозирующей терапией, 2 категория сложности A16.28.089.002 | A16.28.089.002 427 000 ₽ |
| Односторонняя орхиэктомия A16.21.010.050 | A16.21.010.050 27 500 ₽ |
| Иссечение кисты придатка яичка A16.21.037.001 | A16.21.037.001 55 000 ₽ |
| Пластика оболочек яичка A16.21.025 | A16.21.025 66 000 ₽ |
| Удаление придатка яичка A16.21.023 | A16.21.023 55 000 ₽ |
| Операция Мармара A16.28.045.050 | A16.28.045.050 165 000 ₽ |
| Открытая резекция мочевого пузыря A16.28.029.050 | A16.28.029.050 99 000 ₽ |
| Радикальная позадилонная простатэктомия открытая A16.21.006.003.001 | A16.21.006.003.001 330 000 ₽ |
| Внутренняя оптическая уретротомия A16.28.060.001 | A16.28.060.001 132 000 ₽ |
| Цистоуретеропластика (операция Боари) A16.28.081 | A16.28.081 231 000 ₽ |
| Гидробужирование мочевого пузыря A11.28.008.014 | A11.28.008.014 217 000 ₽ |
| Лапароскопическая резекция мочевого пузыря A16.28.029.001 | A16.28.029.001 352 000 ₽ |
| Имплантэктомия с протезированием однокомпонентным протезом A16.30.026.001 | A16.30.026.001 128 700 ₽ |
| Имплантэктомия с протезированием трехкомпонентным протезом A16.30.026.002 | A16.30.026.002 183 700 ₽ |
| Имплантэктомия протеза яичка A16.30.026.003 | A16.30.026.003 126 500 ₽ |
| Лоскутная корпоропластика с использованием искусственных материалов A16.21.014.002.001 | A16.21.014.002.001 367 400 ₽ |
| Уретральная меатотомия A16.28.037 | A16.28.037 72 600 ₽ |
| Микрохирургическая варикоцелэктомия A16.28.045.051 | A16.28.045.051 165 000 ₽ |
| Микрохирургическая денервация полового члена A16.21.100 | A16.21.100 220 000 ₽ |
| Микрохирургический вазовазо/вазоэпидидимонастамоз A16.21.021.001 | A16.21.021.001 367 400 ₽ |
| Обрезание крайней плоти (для лиц до 18 лет) A16.21.013.001 | A16.21.013.001 50 100 ₽ |
| Обрезание крайней плоти (для лиц от 18 лет) A16.21.013.002 | A16.21.013.002 82 500 ₽ |
| Операция несбита A16.21.035.001 | A16.21.035.001 229 900 ₽ |
| Операция Сапожкова-Райха, 1 этап A16.21.043.001 | A16.21.043.001 220 000 ₽ |
| Операция Сапожкова-Райха, 2 этап A16.21.043.002 | A16.21.043.002 220 000 ₽ |
| Орхопексия A16.21.018.001 | A16.21.018.001 132 000 ₽ |
| Орхофуникулэктомия A16.21.010.001.001 | A16.21.010.001.001 230 000 ₽ |
| Пластика уздечки крайней плоти A16.21.038 | A16.21.038 61 600 ₽ |
| Протезирование яичка A16.21.016 | A16.21.016 147 400 ₽ |
| Резекция тыльной вены полового члена A16.12.058.001 | A16.12.058.001 156 200 ₽ |
| Увеличение длины полового члена (лигаментотомия) A16.21.014.050 | A16.21.014.050 181 500 ₽ |
| Удаление гидроцеле A16.21.024.001 | A16.21.024.001 147 400 ₽ |
| Фаллопластика с протезированием однокомпонентным протезом A16.21.019.001 | A16.21.019.001 312 400 ₽ |
| Фаллопластика с протезированием трехкомпонентным протезом A16.21.019.002 | A16.21.019.002 495 000 ₽ |
| Трансуретральная резекция простаты (1 категория сложности) A16.21.002.050 | A16.21.002.050 352 000 ₽ |
| Трансуретральная резекция простаты (2 категория сложности) A16.21.002.051 | A16.21.002.051 440 000 ₽ |
| Лапароскопическая радикальная простатэктомия, 1 категория сложности A16.21.006.003.002 | A16.21.006.003.002 500 000 ₽ |
| Лапароскопическая радикальная простатэктомия с тазовой лимфаденэктомией, 2 категория сложности A16.21.006.003.003 | A16.21.006.003.003 700 000 ₽ |
| Лапароскопическая радикальная простатэктомия с расширенной тазовой лимфаденэктомией, 3 категория сложности A16.21.006.003.004 | A16.21.006.003.004 800 000 ₽ |
| Трансуретральная резекция мочевого пузыря (1 категория сложности) A16.28.026.050 | A16.28.026.050 247 500 ₽ |
| Трансуретральная резекция мочевого пузыря (2 категория сложности) A16.28.026.051 | A16.28.026.051 330 000 ₽ |
| Трансуретральная резекция мочевого пузыря (3 категория сложности) A16.28.026.052 | A16.28.026.052 401 500 ₽ |
| Открытая цистэктомия (1 категория сложности) A16.07.016.001 | A16.07.016.001 473 000 ₽ |
| Открытая цистэктомия (2 категория сложности) A16.07.016.002 | A16.07.016.002 660 000 ₽ |
| Открытая цистэктомия (3 категория сложности) A16.07.016.003 | A16.07.016.003 880 000 ₽ |
| Операция Брикера (уретероилеумкондуит), 1 категория сложности A16.28.030.050 | A16.28.030.050 440 000 ₽ |
| Операция Брикера (уретероилеумкондуит), 2 категория сложности A16.28.030.051 | A16.28.030.051 660 000 ₽ |
| Операция Брикера (уретероилеумкондуит), 3 категория сложности A16.28.030.052 | A16.28.030.052 880 000 ₽ |
| Операция Брикера (уретероилеумкондуит), 4 категория сложности A16.28.030.053 | A16.28.030.053 1100 000 ₽ |
| Операция Штудера (формирование ортотопического мочевого пузыря, 1 категория сложности) A16.28.030.003.001 | A16.28.030.003.001 440 000 ₽ |
| Операция Штудера (формирование ортотопического мочевого пузыря, 2 категория сложности) A16.28.030.003.002 | A16.28.030.003.002 660 000 ₽ |
| Операция Штудера (формирование ортотопического мочевого пузыря, 3 категория сложности) A16.28.030.003.003 | A16.28.030.003.003 880 000 ₽ |
| Операция Штудера (формирование ортотопического мочевого пузыря, 5 категория сложности) A16.28.030.003.004 | A16.28.030.003.004 1100 000 ₽ |
| Ретроградная пиелолитотрипсия с одноразовым эндоскопом при камнях до 2 см A16.28.084.050 | A16.28.084.050 585 200 ₽ |
| Имплантация металлического мочеточникового стента A11.28.012.002 | A11.28.012.002 427 000 ₽ |
| Контактная уретеролитотрипсия при размерах камня до 5 мм A16.28.050.050 | A16.28.050.050 343 200 ₽ |
| Контактная уретеролитотрипсия при размерах камня 5-7мм A16.28.050.051 | A16.28.050.051 418 000 ₽ |
| Контактная уретеролитотрипсия при размерах камня более 7мм A16.28.050.052 | A16.28.050.052 495 000 ₽ |
| Ампутация полового члена (пенэктомия) (1 категория сложности) A16.21.030.001 | A16.21.030.001 440 000 ₽ |
| Ампутация полового члена (пенэктомия) (2 категория сложности) A16.21.030.002 | A16.21.030.002 660 000 ₽ |
| Ампутация полового члена (пенэктомия) (3 категория сложности) A16.21.030.003 | A16.21.030.003 880 000 ₽ |
| Имплантация простатического стента A16.21.007.001 | A16.21.007.001 301 000 ₽ |
| Цистолитотрипсия (при камнях до 2 см), 1 категории сложности A16.28.017.001.001 | A16.28.017.001.001 283 500 ₽ |
| Цистолитотрипсия (при камнях более 2 см), 2 категории сложности A16.28.017.001.002 | A16.28.017.001.002 353 500 ₽ |
| Трансуретральное удаление инородного тела мочевого пузыря A16.28.013.002 | A16.28.013.002 280 000 ₽ |
| Трансуретральная инцизия шейки мочевого пузыря A16.28.026.053 | A16.28.026.053 288 200 ₽ |
| Кольпосуспензия по Берчу лапароскопическая A16.20.083.002 | A16.20.083.002 242 000 ₽ |
| Транспозиция уретры у женщин A16.28.080.001 | A16.28.080.001 323 400 ₽ |
| Повторная транспозиция уретры у женщин A16.28.080.005 | A16.28.080.005 434 500 ₽ |
| Имплантация тестового электрода для сакральной нейромодуляции A16.23.058.050.001 | A16.23.058.050.001 301 000 ₽ |
| Имплантация постоянного электрода для сакральной нейромодуляции A16.23.058.050.002 | A16.23.058.050.002 315 000 ₽ |
| Дренирование единичного абсцесса почки под ультразвуковым или рентгенологическим контролем A16.28.010.002.001 | A16.28.010.002.001 217 000 ₽ |
| Эндоскопическая коррекция уретероцеле A16.28.075.001.001 | A16.28.075.001.001 280 000 ₽ |
| Трансуретральное удаление кандилом уретры A16.28.086.001 | A16.28.086.001 252 000 ₽ |
| Трансуретральная эвакуация гемотампонады мочевого пузыря A16.21.008.002 | A16.21.008.002 280 000 ₽ |
| Вазэктомия A16.21.012 | A16.21.012 203 000 ₽ |
| Иссечение единичных кондилом, атером и других доброкачественных новообразований кожи мошонки A16.21.043.003 | A16.21.043.003 175 000 ₽ |
| Иссечение множественных кондилом, атером и других доброкачественных новообразований кожи мошонки A16.21.043.004 | A16.21.043.004 213 500 ₽ |
| Ревизия мошонки при травмах A16.21.009.001 | A16.21.009.001 287 000 ₽ |
| Вскрытие абсцесса мошонки A16.21.009.002 | A16.21.009.002 287 000 ₽ |
| Прошивание белочной оболочки полового члена A16.21.035.003 | A16.21.035.003 455 000 ₽ |
| Лазерная оптическая уретротомия (непротяженной стриктуры менее 3 мм) A16.28.060.007 | A16.28.060.007 248 500 ₽ |
| Тотальная пластика тазового дна с использованием синтетического протеза A16.20.015.008 | A16.20.015.008 721 000 ₽ |
| Пластика цистоцеле с использованием синтетического протеза A16.20.028.003.001 | A16.20.028.003.001 413 000 ₽ |
| Пластика ректоцеле с использованием синтетического протеза A16.20.028.002.001 | A16.20.028.002.001 413 000 ₽ |
| Вскрытие и дренирование абсцесса простаты A16.21.001 | A16.21.001 224 000 ₽ |
| Иссечение карункула (выворота слизистой) женской уретры A16.28.086.051 | A16.28.086.051 227 500 ₽ |
| Дренирование множественных абсцессов почки под ультразвуковым или рентгенологическим контролем A16.28.010.002.002 | A16.28.010.002.002 378 000 ₽ |
| Трансуретральная контактная лазерная цистолитотрипсия A16.28.017.001.003 | A16.28.017.001.003 300 000 ₽ |
| Трансвагинальная фистулопластика пузырно-влагалищного свища A16.20.027.001.001 | A16.20.027.001.001 707 000 ₽ |
| Иссечение дивертикула уретры A16.28.093 | A16.28.093 353 500 ₽ |
| Имплантация искусственного сфинктера уретры A16.28.073.001.001 | A16.28.073.001.001 637 000 ₽ |
| Цистолитотомия A16.28.084.051 | A16.28.084.051 400 000 ₽ |
| Лапароскопическая резекция почки (R.E.N.A.L. - 4-6 баллов), 1 категория сложности A16.28.003.001.001 | A16.28.003.001.001 350 000 ₽ |
| Лапароскопическая резекция почки (R.E.N.A.L. - 7-9 баллов), 2 категория сложности A16.28.003.001.002 | A16.28.003.001.002 450 000 ₽ |
| Лапароскопическая резекция почки (R.E.N.A.L. - 9-12 баллов), 3 категория сложности A16.28.003.001.003 | A16.28.003.001.003 550 000 ₽ |
УНИКАЛЬНОСТЬ И ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ БОЛЕЗНИ В HADASSAH
Виды рака мочевого пузыря
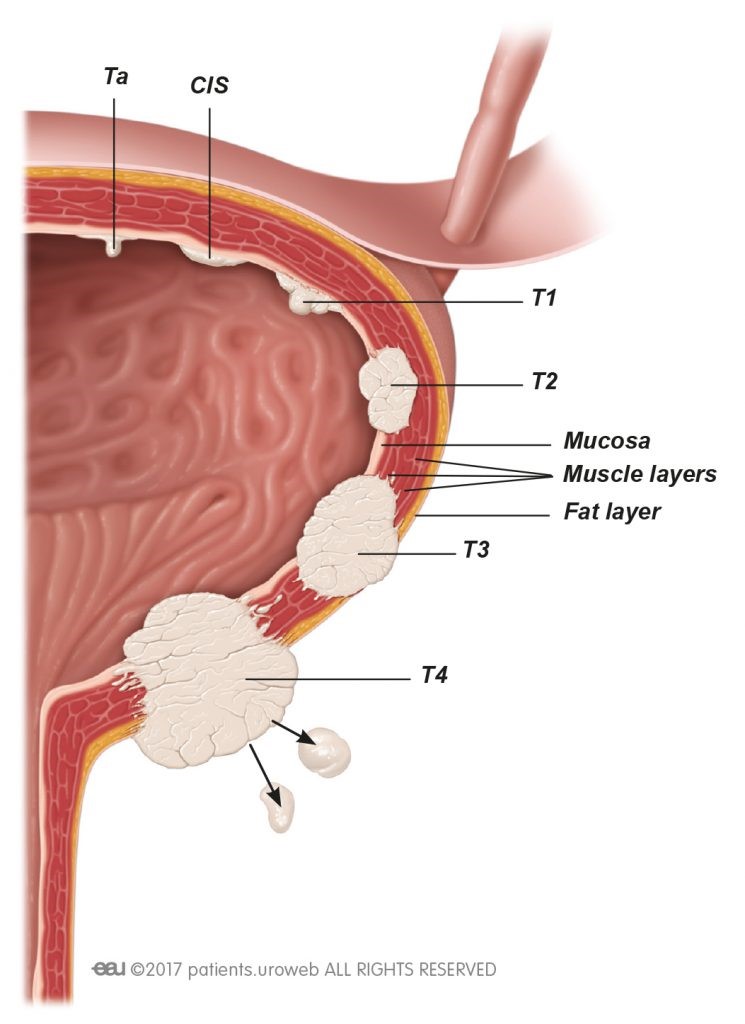
Принципиально опухоли мочевого пузыря делятся на поверхностные, то есть мышечно-неинвазивные, и инвазивные — которые прорастают толщу стенки мочевого пузыря.
Примерно в 75% случаев встречается мышечно-неинвазивные, т.е. поверхностные опухоли.
Вторым принципиальным различием поверхностных опухолей является их клеточное строение. На сегодняшний день современная онкоурология умеет прогнозировать возможное течение опухолевого процесса в зависимости от строение опухолевой клетки. Опухоль с низкой степенью злокачественности маркируется как «G1» или «low grade», а опухоль агрессивного течения, как «G3» или «high grade». Существует ещё опухоль «in situ» или карцинома in situ, т.е. стелящаяся опухоль, которая имеет агрессивный характер течения и выделяется гистологами отдельным термином.
Отдельным заболеванием, характеризующимся достаточно агрессивным течением, является инвазивный рак мочевого пузыря, подразумевающий поражение мышечного слоя стенки мочевого пузыря.
Симптомы рака мочевого пузыря
Гематурия (примесь крови в моче) – является наиболее часто встречающимся симптомом как у женщин, так и у мужчин. Было обнаружено, что визуально заметная гематурия связана с более высокой стадией заболевания по сравнению с невидимой гематурией (т.е. наличие единичных эритроцитов в общеклиническом анализе мочи). Признаки карциномы in situ (т.е. стелящейся опухоли) могут быть заподозрены у пациентов с симптомами нижних мочевых путей (частое мочеиспускание, резкие позывы к мочеиспусканию, ночные походы в туалет, недержание мочи при резких позывах).
Методы диагностики
При подозрении на рак мочевого пузыря, согласно международным протоколам, показано выполнение двух исследований: МСКТ (мультисприральной компьютерной томографии) органов брюшной полости с контрастом и цистоскопия (осмотр мочеиспускательного канала и мочевого пузыря видеокамерой).
Цистоскопия является ключевым методом диагностики рака мочевого пузыря – эндоскопический осмотр мочевого пузыря через мочеиспускательный канал. Существует принципиально два вида эндоскопов для проведения цистоскопии: ригидный цистоскоп (жесткий металлический инструмент, более подходящий для женщин, и гибкий инструмент, повторяющий сложную анатомию мужской уретры. Сегодня в клинике Хадасса в арсенале отделения урологии используются самые современные эндоскопы.
Разновидности цистосокпов:
Вид опухоли при цистоскопии:
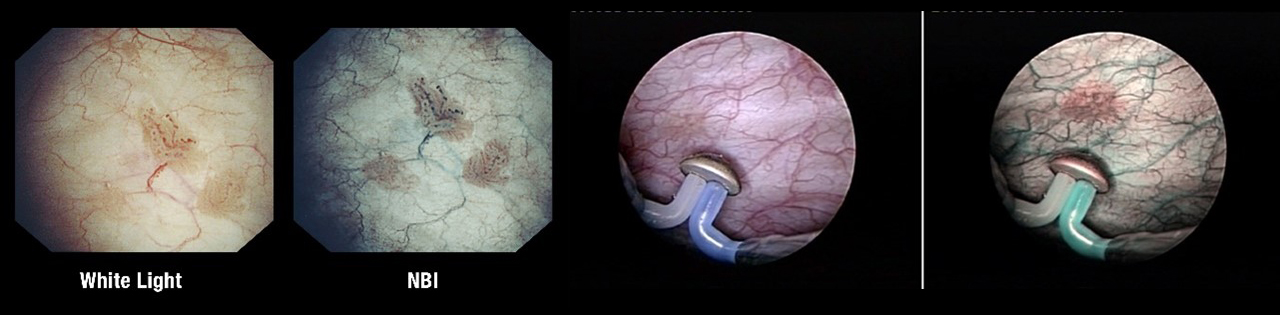
Стандартная цистоскопия обычно выполняются при так называемом «белом» освещении. Однако, некоторые образования могут оставаться невидимыми при таком освещении, что привело к разработке новых методов визуализации опухоли.
Один из таких методов — это узкополосная визуализация (NBI). Исследования показали, что использование NBI при осмотре мочевого пузыря значительно увеличивает частоту выявления рака.
Ультразвуковое исследование (УЗИ) может быть выполнено в дополнение к основному протоколу диагностики, поскольку обладает низкой информативностью к широкому спектру патологий мочевыводящих путей, в том числе опухолей мочевого пузыря.
Мультипараметрическая магнитно-резонансная томография (МРТ) является основным методом предоперационного обследования с целью оценки степени инвазии (прорастания) опухолью стенки мочевого пузыря.
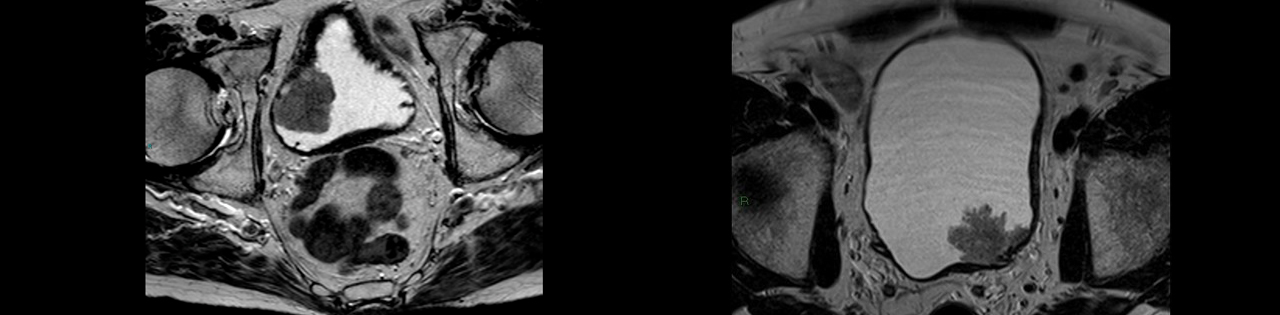
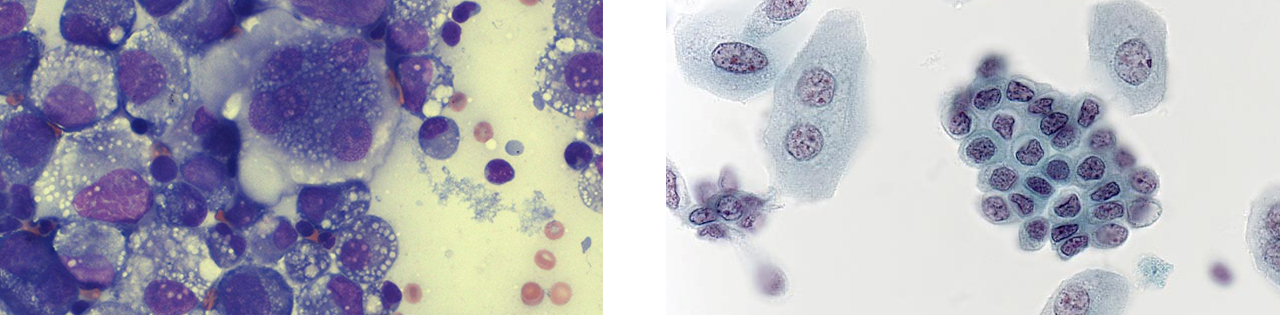
Цитологический анализ мочи или цитология, используется для диагностики отслоившихся опухолевых клеток. Суть метода заключается в том, что собранную мочу в лабораторных условиях центрифугируют, после чего врач патоморфолог под микроскопом изучает клеточный осадок.
Этот метод имеет высокую чувствительность для опухолей G3/высокой степени злокачественности (84%), но чувствительность снижается для РМП G1/низкой степени злокачественности (16%). Чувствительность этого метода при диагностике карциномы in situ может варьироваться от 28 до 100%. Цитологическое исследование может быть полезным дополнением к цистоскопии при высокой степени злокачественности или при наличии карциномы in situ. Однако отрицательный результат анализа не гарантирует отсутствие опухоли.
Цитологическое исследование мочи:
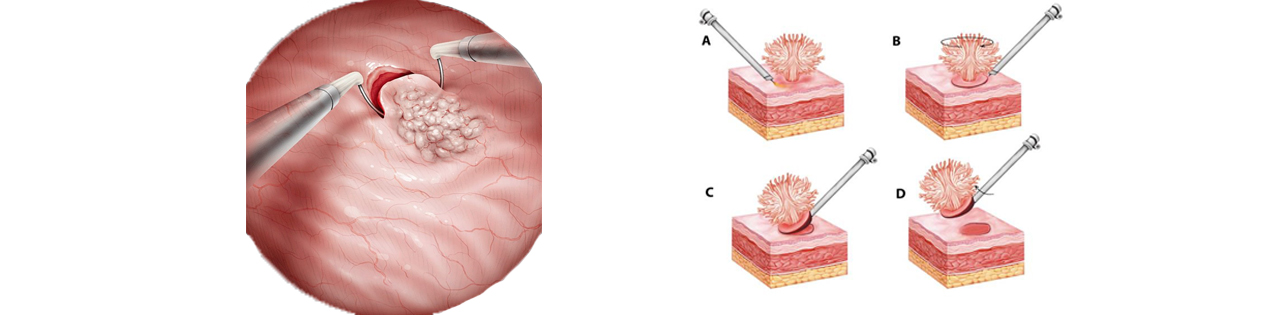
Биопсия мочевого пузыря
С целью проведения первичной диагностики (гистологической верификации) рака мочевого пузыря проводится лечебно-диагностическая манипуляция – трансуретральная резекция (ТУР) мочевого пузыря. Врач хирург, эндоскопически, через мочеиспускательный канал, в зависимости от размеров образования, полностью удаляет образование с частью стенки мочевого пузыря с целью дальнейшего стадирования опухолевого процесса и определения тактики лечения.
Трансуретральная резекция опухолей мочевого пузыря стадии Ta, T1 играет важную роль. Стратегия операции состоит в правильной диагностики и полном удалении всех видимых образований. Этот тип операции очень важен для диагностики и лечения.
После трансуретральной резекции рака мочевого пузыря стадии Та, Т1 существует высокий риск оставшихся опухолевых образований, что может негативно сказаться на онкологическом прогнозе и подчеркивает важность эффективной первичной резекции. При неполной резекции, которая может произойти при обширных опухолях или интраоперационных осложнениях, пациентам требуется вторичная резекция, поэтому критически важно документировать полноту резекции при первой операции.
Согласно международным данным, у пациентов с раком мочевого пузыря стадии Ta/высокой степени злокачественности и T1, риск оставления опухоли при первичной трансуретральной резекции составляет 51%.
Именно поэтому, при получении результатов гистологического исследования после первичной ТУР мочевого пузыря, согласно международным протоколам рекомендовано проведение повторной трансуретральной резекция с целью улучшения безрецидивной выживаемости.
В ретроспективном анализе было показано, что повторная резекция, проведенная через 14-42 дня, улучшает безрецидивную выживаемость и общую выживаемость по сравнению с ее выполнением через 43-90 дней. Исходя из этих данных, в некоторых случаях через 2-6 недель после первичной резекции рекомендуется повторная трансуретральная резекция.
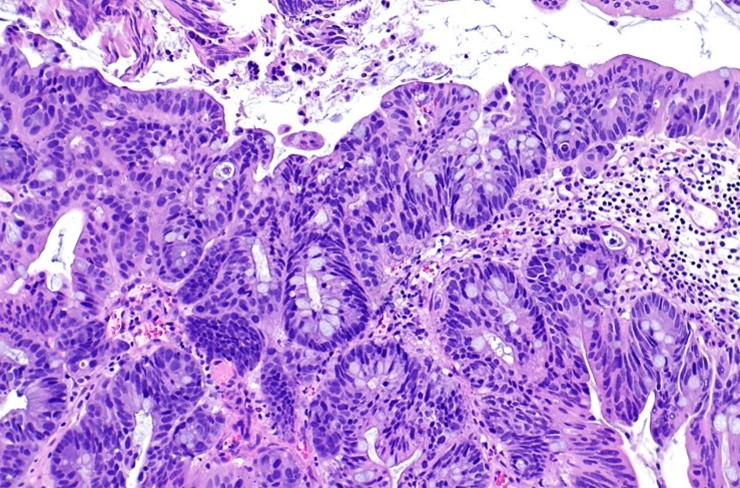
Морфологическое исследование образцов, полученных после трансуретральной резекции и биопсии, является ключевым этапом в диагностике и определении стратегии лечения рака мочевого пузыря. Строго рекомендуется налаживать тесное взаимодействие между урологом и специалистом по морфологии. В клинике Хадасса самая современная патоморфологическая лаборатория, которая позволяет максимально точно провести диагностику биопсийного материала и точно поставить диагноз.
Лечение
Услуги отделения урологии
Мышечно-инвазивный рак мочевого пузыря.
После первичного ТУР мочевого пузыря, при диагностике прорастания опухоли в мышечный слой по данным гистологического исследования, речь идёт о мышечно-инвазивном характере роста мочевого пузыря, который всегда имеет агрессивный характер и требует комплексное активное лечение. В настоящий момент существуют два способа радикального лечения: оперативное лечение, которое заключается в полном удалении мочевого пузыря, или комбинированная химио-лучевая терапия. Сегодня клиника Хадасса предлагает своим пациентам все возможные методы лечения инвазивного рака мочевого пузыря.
Прогноз выживаемости.
В современной онкологии существуют математические модели, которые были основаны и сформулированы на основе большого количества исследований и наблюдений в мире. Сегодня, на основе первичных гистологических данных, распространенности опухоли, ответа на первичную внутрипузырную химиотерапию или БЦЖ-терапию, онколог может предоставить дополнительные данные о возможном течении заболевания, в том числе прогнозы 5- и 10-летней выживаемости.»
Мнение врача

Рубанов В.А.
Эндоуролог, Уролог-онколог, к.м.н.
Источники
Babjuk, M., et al. / European Association of Urology Guidelines on Non-muscle-invasive Bladder Cancer (Ta, T1, and Carcinoma in Situ) // Eur Urol. -2022. -81(75)
Willis, D.L., et al. / Clinical outcomes of cT1 micropapillary bladder cancer // J Urol. -2015. -193(1129)
Panebianco, V., et al. / Multiparametric Magnetic Resonance Imaging for Bladder Cancer: Development of VI-RADS (Vesical Imaging-Reporting And Data System) // Eur Urol. -2018. -74(294)
Pastorello, R.G., et al. / Experience on the use of The Paris System for Reporting Urinary Cytopathology: review of the published literature // J Am Soc Cytopathol, -2021. -10(79).
Roupret, M., et al. / Reducing the Frequency of Follow-up Cystoscopy in Low-grade pTa Nonmuscle- invasive Bladder Cancer Using the ADXBLADDER Biomarker // Eur Urol Focus. -2022. -8(1643).
Valenberg, F., et al. / Validation of an mRNA-based Urine Test for the Detection of Bladder Cancer in Patients with Haematuria // Eur Urol Oncol. -2021. -4(93).
van der Aa, M.N., et al. / Cystoscopy revisited as the gold standard for detecting bladder cancer recurrence: diagnostic review bias in the randomized, prospective CEFUB trial // J Urol. -2010. -183(76).
Berajoui, M.B., et al. / A Prospective Randomized Controlled Trial of Irrigation “Bag Squeeze” to Manage Pain for Patients Undergoing Flexible Cystoscopy // J Urol. -2020. -204(1012).
Yanagisawa, T., et al. / En Bloc Resection for Bladder Tumors: An Updated Systematic Review and Meta-Analysis of Its Differential Effect on Safety, Recurrence and Histopathology // J Urol. -2022. -207(754).
Li, M., et al. / Continuous bladder irrigation after transurethral resection of non-muscle invasive bladder cancer for prevention of tumour recurrence: a systematic review // ANZ J Surg. -2021. -91(2592)
МЕЖДУНАРОДНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПАЦИЕНТА
Другие заболевания, которые мы лечим
- Аденома простаты
- Ангиосаркома
- Андростерома
- Аневризм почечных артерий
- Артериовенозная мальформация сосудов почки
- Атерома мошонки полового члена
- Базалиома
- Варикоцеле
- Гастроинтестинальные стромальные опухоли
- Гемобластоз
- Гидроцеле или водянка оболочек яичек
- Гинекомастия
- Гиперплазия предстательной железы
- Дизурия
- Карциноид
- Колоректальный рак
- Лимфома
- Лимфома Ходжкина
- Меланома
- Метастазы
- Метастазы рака в печень
- Миелолейкоз
- Множественная миелома
- Мочеполовые свищи
- Недержание мочи
- Нейроэндокринные опухоли
- Нефроптоз
- Неходжкинские лимфомы
- Опухоли мягких тканей
- Остеосаркома
- Острый лимфолейкоз
- Первичный рак печени
- Плоскоклеточный рак кожи
- Простатит
- Рак анального канала
- Рак влагалища
- Рак внепеченочных желчных протоков
- Рак вульвы
- Рак гортани
- Рак губы
- Рак двенадцатиперстной кишки
- Рак десны
- Рак желудка
- Рак кожи
- Рак легкого
- Рак лимфоузлов
- Рак матки
- Рак маточной трубы
- Рак миндалин
- Рак мозга
- Рак молочной железы различной локализации
- Рак мочевого пузыря
- Рак мочеточников
- Рак надпочечника
- Рак носоглотки
- Рак ободочной кишки
- Рак паращитовидной железы
- Рак печени
- Рак пищевода
- Рак плевры
- Рак поджелудочной железы
- Рак полового члена
- Рак почки
- Рак предстательной железы
- Рак прямой кишки
- Рак ротовой полости
- Рак ротоглотки
- Рак слюнных желез
- Рак толстой кишки
- Рак трахеи
- Рак фатерова соска
- Рак шейки матки
- Рак щитовидной железы
- Рак эндометрия
- Рак языка
- Рак яичка
- Рак яичников
- Резекция почки
- Саркоидоз легких
- Саркома
- Саркома Капоши
- Саркома мягких тканей
- Синдром Конна (доброкачественные опухоли коры надпочечников)
- Стриктуры мочеточника
- Тимома
- Уретерогидронефроз
- Феохромоцитома (односторонняя или двусторонняя медуллярная опухоль надпочечников)
- Фимоз, парафимоз
- Хронические миелопролиферативные заболевания
- Хронический лимфолейкоз